| ���E�ݘa�c�̃A�~�E�C���^�[�i�V���i�� �s�����m�������@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�N�[�����O�E�I�t�A���ۖ@���A�y�b�g�@���͂��C���������B | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| �g�b�v�����N�㌩���x�^�Q�D�F�m�ǂɂ��� �@�@�i�P�j�F�m�ǂƕ��Y�� �@�@�i�Q�j�F�m�ǂ̌����ƂȂ��ȕa�C �@�@�i�R�j�F�m�Ǎ���҂̉��ɂ��� �@�@�i�S�j�F�m�NJ��҂̗��ꂩ�� �@�@�i�T�j�F�m�Ǎ���҂̎����ԉ^�] �@�@�i�U�j�y�x�F�m��Q �@�@�i�V�j�G�r���O�n�E�X�̖Y�p�Ȑ� �]�̘V���ɔ����u���Y��i���Y�j�v�͓�����O�̐����I���ۂł����āA���ꂾ���ŕa�C�Ƃ͂���Ȃ��B���Y��𒆐S�Ƃ����L���┻�f�͂Ȃǂ̏�Q���N���A�]��̂̎����������Ƃ��ē��퐶���ɂ܂Ŏx����������悤�ɂȂ�����Ԃ��u�F�m�ǁv�Ƃ����B �����I�ȕ��Y��ł͑̌��������Ƃ̓��e��Y��邱�Ƃ������Ă��A�̌��������Ǝ��̂͊o���Ă�����̂ł����A�F�m�ǂ̏ꍇ�͑̌��������Ǝ��̂�Y��Ă��܂��܂��B�����H�ׂ��u���́v��Y���̂ł͂Ȃ��A�H�ׂ��u���Ɓv�������o���Ă��Ȃ��B��x�l�������m�I�@�\���ቺ���A���Ȃ���͂̏c���E���f���s���m�ɂȂ�A������������������ɂȂ鐶����Q�ł�����A����͒m�I��Q�ł͂���܂���B�]�@�\�̒ቺ�Ƌ��Ɋ����Q�����͐l�i��Q���a�Ԃ�F�m�ǂƌ����Ă��܂��B �F�m�ǂ͏��X�ɐi�s����̂ŁA�����Ȃ�S�Ă�Y���Ƃ������̂ł͂Ȃ��B85�Έȏ�̍���҂̂S�l�ɂP�l�ȏ�͔F�m�ǂł�����A�N�������ʂ���\����������ɐg�߂ȕa�C�ł��B�F�m�NJ��҂͑S����462���l�i2012�N���v�j����Ƃ���܂��i2025�N�\�z�l��700���l�j�B�F�m�ǂ͂��̌�����a�Ԃɂ�����A���c�n�C�}�[�^�F�m�ǁA�]���ǐ��F�m�ǁA���r�[���̌^�F�m�ǁA�s�b�N�a�ȂǂƂ����a�������܂��B �L���Ƃ͊C�n�Ƃ����u�L���̚�v�ɕۑ����ꂽ���̂悤�Ȃ��̂ŁA���̚�ɊO���̏���������ĕۑ����邪�A����ȘV���̏ꍇ�A�����������\�͂��������Ԃ��|����Ƃ���A�F�m�ǂɂȂ�ƁA�V���ȏ�����荞�ނ��Ƃ��o���Ȃ��Ȃ�A�X�ɐi�s����ƁA�⎩�̂����A���̒��ɕۑ����Ă�����R��Ď����Ă��܂��B����Ɓu���{�̖@���v�iRibo's law�j�Ƃ��ăt�����X�̐S���w�҂������Ă���L���̋t�s���r���Ƃ������ۂ��N���A��̒��̏���݂���ߋ��ɑk���ď��������Ă��܂��B�ŋߊo�����L�����珇�ɖY��Ă������A��̉��ɕۑ����ꂽ�Â��L�������͍Ō�܂Ŏc��B�Ⴉ�������̋L���͂������肠��̂ɍ�������̂��Ƃ���������Y��܂�����������Ƃ���̂͂��̂��߂��B�L�����̏����ɂ��ẮA�̌��ŏK�����ꂽ�������m�I�ɓ���ꂽ���̕��������Ȃ��Ȃ�Ƃ����������m���Ă���B �u�s���v�Ƃ����\���͒m�I��Q�Ƃ���������������Ƃ���2004�N�̌��J�ȘV���ǒ��ʒm�ɂ��u�F�m�ǁv�Ƃ����p��ɕύX����A���������E�����f�f�ɂ��Ǐ���ɘa���A�i�s��}���邱�Ƃ��ł���u�̂̕a�C�v�ł��邱�Ƃ��L���m���Ă��܂����B��w�E�ł��̓�a�̌����͑����Ă��܂����A���������]�זE�͐�ɍĐ����Ȃ��Ƃ����Ƃ���Ɏ��Â̓��������B��x�]���k�����n�߂Ă��܂��Ƃ��̗���͕s�t�ŋ@�\��ʏ�܂ʼn����邱�Ƃ͍��̂Ƃ���s�\�ƌ�����B������~�߂邱�Ƃ��ł��Ȃ��������F�̋��ʂ̖��ł�����̂ŁA�ł���͈͂ŗ\�h���邵������܂���B�F�m�ǂɂȂ�Ɛ���Ȑl�̂R�{�̃X�s�[�h�ŘV�����i�s���A���ʓI�Ɉ����Ԍ�̎��S�����R�{�ɂȂ�Ƃ̂����勳���̕�����܂��B (a) �F�m�ǂ̒��j�Ǐ�iCore Symptoms�j �L����Q�A�L����Q�A��������Q�A���s�@�\��Q�A����́E���f�͂̒ቺ�E����E���s�E���F�ȂǔF�m�NJ��҂ɕK���F�߂�����̂ŁA�a�C�̌o�߂ɂ�菙�X�ɐi�s���Ă����B �L����Q�F�L����ۑ����邱�Ƃ��ł��Ȃ��B���ʁA�L���͎��Ԃ̌o�߂Ƌ��ɔ���A�Y�����̂ł����A�F�m�ǂɂȂ�Ɓu���{�̖@���v�Ƃ����ĐV�����L���قǖY����A�Â��L���͕ێ������B�����̒i�K�ł͐̂̋L���͎c���Ă��ĐV�������Ƃ��o�����Ȃ��Ȃ邾�������A�i�s����ƌÂ��L�����Ȃ��Ȃ��Ă����B �L����Q�F�V�������Ƃ��L�����邱�Ƃ��ł��Ȃ� ��������Q�F���݂̔N���⎞���A�������ǂ��ɂ��邩�ȂNJ�{�I�ȏ�c���ł��Ȃ��Ȃ邱�ƁB���Ԃ�G�ߊ��̊��o�������̂ʼn���������͉������Ƃ�������A�G�ߊ��̂Ȃ����𒅂��肷��B�ꏊ�̊��o���Ȃ��Ȃ�ߏ��Ŗ��q�ɂȂ����莩��̂���̏ꏊ��������Ȃ��Ȃ����肷��B��������čs�������ɂȂ�������k���ŏo�����悤�Ƃ����肷��B�l�ԊW�ɂ��Ă͂Ƃ����ɖS���Ȃ�����e���S�z���Ă��邩��ƁA�������ꂽ�����̎��Ƃɓk���ŋA�낤�Ƃ���ȂǁB ����́E���f�͂̒ቺ�F�v�l�̑��x���x���Ȃ�B�ؓ��𗧂Ăčl�����Ȃ��Ȃ�B�ϔO�I�Ȏ����ƌ����I�E��̓I�Ȏ��������ѕt���Ȃ��Ȃ�A�u����͑�v�ƌ��t�ŕ������Ă��Ȃ������ō����ȉH�ѕz�c�������������Ă��܂��B�\�z�O�̏o�����ō�������B ���s�@�\��Q�F�v��𗧂Ă���菇���l�����肷�邱�Ƃ��ł��Ȃ��B�[�H�̐H�ނ����ɍs���Ă��̓��̌����ɕK�v�ȐH�ނƗ①�ɂɂ���H�ނ����ѕt�����K�v�̂Ȃ����̂܂Ŕ����Ă��܂��B�菇���l���Ȃ��痿������邱�Ƃ��ł��Ȃ��B���т𐆂��Ȃ��瓯���ɂ���������邱�Ƃ��ł��Ȃ��B ����F���t���o�Ă��Ȃ��B���t�̈Ӗ��𗝉��ł��Ȃ��B���̖̂��̂�������Ȃ��B ���s�F�\�����s�i�r�ɊW�����铙�̗��̓I���삪�ł��Ȃ��j���ߎ��s�i���ɘr��ʂ����Ƃ������ł��Ȃ��A�{�^�����{�^�����ɍ��킷���Ƃ��ł��Ȃ��j�ϔO���s�i���t�Ŏw�����ꂽ�����ł͍s���ł��Ȃ��A������g�����Ƃ��ł��Ȃ��j�A�ϔO�^�����s�i�����Ƃ����Ȃǂ̓��삪�ł��Ȃ��j ���F�F���v�̐j���ǂ߂Ȃ��B�g�̉��̕��̗p�r��������Ȃ��Ȃ�B�i���܂ȔȂǒm���Ă���͂��̕��̎g������������Ȃ��j (b) �F�m�ǂ̎��ӏǏ�iBPSD=Behavioral and Psychological Symptoms of Dementia=�s���S���Ǐ�j ���j�Ǐ�ɋN�����鐸�_�Ǐ�E�s����Q�����ӏǏ�Ƃ����A�ϑz�E���o�E�s���E������Q�E�s���s�ׁE�p�j�E�\�͂Ȃǂ�����B���S���Đ����ł�����̐����A���҂̑Ή��̎d���̍H�v�A�����͌����_��E�R�s����E������E������̗}�̎U�ȂǂŌy�����邱�Ƃ��ł���B�s����Q�͂��̕s����˘f�����ĂыN�����v����ɓ`���邽�߂̃��b�Z�[�W�ł����邩��A�P�A��S���l�����̍s���̔w��̃��b�Z�[�W�𗝉����Ă�����ƍs����Q�łȂ��Ȃ�B (c) �F�m�Ǎ���҂̓��퐶�������x�����N ����҂̔F�m�ǂ̒��x�Ƃ���ɂ����퐶���̎����x���q�ϓI�ɔc�����邽�߁A���ی����x�̗v���F��Ƃ���Õ�������Ŏg�p����Ă���w�W�B2010�N�����_�̑S���̔F�m�Ǎ���҂̐��̓����N�T�ȏ�Ŗ�241���l�A�����N�U�ȏ�Ŗ�208���l�A�����N�V�ȏ�Ŗ�111���l�B�i���J�ȘV���Ǎ���Ҏx���ێ����A�A�����ی��𗘗p���Ă��Ȃ��F�m�Ǎ���҂̐��͊܂܂��j
(d) �F�m�Ǎ���҂̔N��ʏo�����Ɛl��
(e) ����Ë@�ւ̒T���� �F�m�ǂ̐��オ����u�F�m�ǎ����Z���^�[�v�u�F�m�NJO���v��u���̖Y��O���v����f����̂��x�X�g�ł����A���ꂪ�߂��ɂȂ��ꍇ�́A���_�ȁA�_�o�ȁA�V�N�ȁA�S�Ó��ȁA�_�o���ȁA�]�_�o�O�ȂȂǂŔF�m�ǂ̐��オ���邩�₢���킹��Ƃ����ł��傤�B�n��̕ی����A�ی��Z���^�[�A�n���x���Z���^�[�A�ݑ���x���Z���^�[�A�s�撬��������S���ۓ��Ȃǂɖ₢���킹�āA�Ŋ��̔F�m�ǎ����Z���^�[�ׂ邱�Ƃ��ł��܂��B ���̕a�C�́A���g�߂Ȑl�ɑ��ďǏ�苭���o��X��������A���҂ɂ͂Ђǂ��F�m�ǂ̏Ǐ�������Ă��A��t��Ō�t�ɑ��Ă͂������肵���Ή������邱�Ƃ������āA�f�@���āu�ُ�Ȃ��v�ƌ���ꂽ�肵�܂��B��t�����m�ɕa��f���邱�Ƃ��ł���悤�ɁA�F�m�ǂ̐l�̐������A�a��o�߁A��ȏǏ�Ȃǂ��A�\�߂܂Ƃ߂�������f�@�O�Ɉ�t�Ɍ��Ă��炤�Ɛ��m�Ȑf�f�ɂȂ���܂��B (��) �F�m�ǂ̔��� ��ʓI�Ɂu���蒷�J�쎮�ȈՒm�\�]���X�P�[���v�i1991�NHDS�|R�j����MMSE�iMini-Mental State Examination�j���g���܂��BHDS�|R��30�_���_��21�_�ȏ�𐳏�i�F�m�ǂłȂ��j�Ɣ��肵�܂��B20�_�ȉ��͔F�m�ǂ̋^������B�X�ɁA�y�x19.10�}5.04�A�����x15.43�}3.68�A��⍂�x10.23�}5.40�A���ɍ��x4.04�}2.62�ƕ��ނ���Ă��܂��BHDS�|R�͈ȉ��̐ݖ�X���琬���Ă��܂��B
(g) ��N���F�m�� 64�ˈȉ��̓�������̐���ŔF�m�ǂ̏Ǐo��ꍇ������B����͎�N���F�m�ǂƂ����āA�V�l���F�m�ǁi65�ˈȏ�j�Ƌ�ʂ����B���݂̐��芳�Ґ���38,000�`80,000�l�B�F�m�ǂ̌����ƂȂ��ȕa�C�͘V�l���F�m�ǂ̏ꍇ�Ƌ��ʂ����A����ȊO�ɔ]��ᇌ��ǁA�����O���A�E�A���R�[���ˑ��ǂȂǂ������Ƃ�����̂̂ق��A��`�q���W���Ă���ꍇ������ƌ�����B ��N���F�m�ǂ͐i�s��x�炷���Ƃ��̗v�ŁA���̂��ߑ����f�f�E�����������ŏd�v���B�����Ǐ�͋ɒ[�Ȃ��̖Y��A���̒i�K�ł́A�Ƒ����{�l���C�Â��̂ŁA��x�S�Ó��ȁA�_�o���ȁA�]�_�o�O�ȂȂǂŁA�F�m�ǐ���ɐf�Ă��炢�A��N���F�m�ǂƐf�f�����A��҂͑Ώ����@���w�����Ă����B�Ƒ��̋��́A�n��Љ�̋��͂��K�v�ɂȂ�B�Љ�̒��Ŏ����̖����������A�K�������������A�K�x�ȉ^���Ȃǂ����邱�Ƃɂ���āA��N���F�m�ǂ̐i�s���~�߂��l����������B ��������œ����Ȃ��Ȃ����ꍇ�̕ۏ�ɂ́A���a�蓖���i�Œ�18�����j�A��Q�N���i��Q�Q�������j�Ȃǂ�����B ���|�I�ɑ����̂̓A���c�n�C�}�[�^�F�m�ǁi40%�`50%�j�A�]���ǐ��F�m�ǁi20%�`30%�j�A���r�[���̌^�F�m�ǁi10%�`15%�j�ł����A���ɁA�s�b�N�a�i�O�������^�F�m�ǁA5%�j�A���������툳�����ǁA�p�[�L���\���a�A�N���C�c�t�F���g�E���R�v�a�ȂǑ���ɂ킽��܂��B (a) Alzheimer�^�F�m���iSenile Dementia with Alzheimer Type�j �F�m�ǂ̖����߂�̂��i�V�N���j�A���c�n�C�}�[�^�F�m�ǂŁA����75�Έȏ�̏����ɑ����]�ϐ������i�j�����P�F�Q�ŏ����������j�B�]�̐_�o�זE�͒N�ł�����ƂƂ��Ɍ�����̂����A�A���c�n�C�}�[�^�F�m�NJ��҂̔]�ł͓���Ȓ`�����ُ킩��_�o�זE�����A�]���}���Ɉޏk���_�o�זE�������Ă����B�]�S�̂Ƀ��A�~���C�h�i��amyloid�j�ƃ^�E�`�����iTau protein�j�Ƃ����ُ�Ȓ`�������~�ς���ƍX�ɐ_�o�זE�����ł��A�]�̓�����ቺ�����A�]���Ϗk���i�s�A���ǂɎ���B�A���c�n�C�}�[�^�F�m�NJ��҂̔]�ł͔�r�I�����i�K����V�l���i�A�~���C�h���j�ƌĂ��ϐ��_�o�זE�i���F���V�~�j�������m�F����Ă���B �C�n�Ƃ����L���̒�������n�܂邽�߁A�ߎ��L����Q�i�V�������Ƃ��w�K�ł��Ȃ��A�����ŋ߂̏o�������z���o���Ȃ��j�̏Ǐ�ŋC�Â���邱�Ƃ������B����ɒm�\�E�g�̑S�̂̋@�\�������A���ԁE�ꏊ�E�l�̌��������Ȃ���������Q�A��ԓI�Ȉʒu�W�̔c���������Ȃ鎋��ԔF�m��Q�Ȃǂ������B�j���[�����E�V�i�v�X�ineuron synapse�j�Ƃ����_�o�זE�̌p���ڂ��E�����Ď����_�o����~����Ǝ��Ɏ���B���̌ċz�퍇���ǂŎ��S���邱�Ƃ�����B��`���Ƃ͏ؖ�����Ă��Ȃ��B�Ȃ�40�Α�㔼����65�Ζ����ɔ��ǂ����N���A���c�n�C�}�[�a�iFamilial Alzheimer's Disease�j�͈�`���Ƃ��������邪�A���̕a�C�ɂȂ�l�̊����͐��߰��Ăƌ����Ă���B
�����ɑ������R�Ƃ��āA�S���s���ɂȂ�₷���������_�������ꂽ�y��ň��ɗn������ł���A���~�j�E���C�I�������Ǔ��Ɏ�荞�݁A���ꂪ�]�ɒ~�ς��ꂽ����Ƃ�����������B�A���c�A�C�}�[�^�F�m�NJ��҂̔]���̃A���~�j�E���Z�x�������Ƃ����������ʂɊ�Â��Ƃ����B �A���c�A�C�}�[�^�F�m�ǂ́A���������E�������Âɂ��Ǐ���y��������A�i�s��x�点���肷�邱�Ƃ��ł���B���Ǐ����̒i�K�ł���A�G�[�U�C�i���j�́u�A���Z�v�g�v�i���_�h�l�y�W���j�Ƃ�������p���邱�Ƃɂ�荂�x�@�\��Q�͂�����x�����~�߂�A���͕a�C�̐i�s���ɂ₩�ɂ���i�ő�ł��悻10�P���i�s��x�点��j���Ƃ��ł���Ƃ����Ă���B�A���A���̖���a�C���i�s����ƌ��ʂ͂Ȃ��̂ŁA�����������d�v���B �^�E����A�~���C�h�́A���ǂ�20�N�ȏ�O����W�ς��n�܂�B�摜�����Ō��t���̔��ʂȃ��A�~���C�h�Ɋ֘A����`�����u�y�v�`�h�ipeptide�j�v�������x�Ō��o���ď����̃A���c�n�C�}�[�^�F�m�ǂ𑁊��f�f���錌�t�o�C�I�}�[�J�[�������߂��������p�����錩�ʂ����i2025�N�O�ォ�j�B�A�~���C�hPET�����ɂ��摜�ł����A�~���C�h�̒~�Ϗ��m�F���邱�Ƃ��ł���̂ŁA���t������PET�����ɂ�葁����������������Ǝv����B ��2020�N10���A��B��w�Ȃǂ̌����`�[���ɂ��ƁA�����a�ۂ����ǂ�ʂ��đ̓��ɐN�����邱�ƂŃ��A�~���C�h��]���ɒ~�ς��邱�Ƃ������A���A�~���C�h���^�Ԏ�e�̂̓�����j�Q�����܂��g���ƁA���������זE����ʂ���A�~���C�h�̗ʂ�啝�Ɍ��点�邱�Ƃ��m�F�ł����Ƃ����B�����a�̎��Â�\�h�ŁA�A���c�n�C�}�[�^�F�m�ǂ̔��ǂ�i�s��x�点�邱�Ƃ��ł���\��������B ��2023�N1���A�č��H�i����(FDA)�́A�G�[�U�C�i���j�ƕč�Biogen�����J����Lecanemab�i���J�l�}�u�j�Ƃ����V������F�����B�A�~���C�h���̒�����}�����A�Տ��������ʂł͏Ǐ�̈������x��27%�}��������ʂ�����ƔF�߂�ꂽ�B�A���A�����i�K�̃A���c�n�C�}�[�^�F�m�ǂɂ����������A�N�Ԃ̖�ܔ��US$26,500�i��350���~�j�Ƃ����BMedicare�Ƃ�������Ҍ������I��Õی����K�p�����悤�ɂȂ�ƈ��������US14.50�i��1,900�~�j�ɂȂ�B���{�ł��߁X�\������i�K���B (b) �]���ǐ��F�m���iVascular Dementia�j �]�[�ǁi�]�_�o�זE�Ɏ_�f��h�{���^��ł��錌�ǂ��l�܂�j��]���o���i���ǂ��j��j�ȂǁA�]�זE�ɏ[���Ȍ��t������Ȃ��Ȃ�A�_�o�זE�����ʂ��Ƃɂ���Ĉ����N�������F�m�ǂ��]���ǐ��F�m�ǂŁA����60�ˑ�ȍ~�̒j���ɑ����B�]�[�ǂ�]�o�����N���邽�тɊK�i��Ɉ������Ă����̂ŁA�A���c�n�C�}�[�a�Ȃǂ������Ɛi�s����]�̕ϐ��ɂ��a�C�ƈقȂ�B�����d���̊댯���q�i�������A���A�a�A�������ǁA���ʂ̈����A�i���Ȃǁj�������Ă���l�ɑ����A�����̈��q����ȓI�ɂ�����ƊǗ������萶���K�������P�����肷�邱�Ƃ��\�h�ɂȂ���B �������������̒ቺ�E���S���F�߂��邪�l�i�͕ۂ����ꍇ�������B�����̒ቺ�ɂ���Đ�����p�p�nj�Q�i�h�������Ȃ��Ȃ邱�Ƃɂ�鐸�_�����̌��ށj�́A�F�m�ǂ��X�Ɉ���������̂Œ��ӂ��K�v�B�����ɔ������A�f�C�T�[�r�X�Ȃǂ̎Љ���𗘗p���A���������グ��K�v������B�͌�E�����E�p��b�Ȃǔ]�����������銈��������Ɛi�s��x�点����ʂ�����ƌ�����B ���ɋN�����Ă��܂������ǂ�]�זE�̕ω������ɖ߂����Ƃ͓�����A�i�s��\�h���邽�߂Ɍ��ǂ��g���������茌�t���ł܂�̂�}�����肷��g����B�A���c�n�C�}�[�^�Ɣ]���ǐ��F�m�ǂƂł͏Ǐ�̏o�����قȂ�A������̒��ӓ_�⎡�Ö@���ς���Ă���B���ǂ��琔�N�Ŏ��S����Ƃ������Ă���B (c) ���r�[���̌^�F�m���iDementia with Lewy Bodies�j ���̃^���p�N������Ȃ�ُ�ȁu���r�[���́ALewy bodies�v����]�玿�ɂ�������A�_�o�זE���Ă����a�C�ŁA������������Lewy�Ɉ�������r�[���̌^�F�m���Ɩ��Â���ꂽ�B�\��d���A���ӗ͂��ቺ���āA�������݂��Ȃ�B�ڂ���Ƃ����\��Ŗڂ̓g�����Ƃ��A�₢�����ɑ��Ă��e�L�p�L�Ɠ������Ȃ��B���q�̔g���ɂ߂đ傫���̂������ŁA��Ԃ̗ǂ����͔F�m�ǂ̑��݂��^�����������肵�Ă��邪�A���ꂪ�����l���Ƌ^�������Ȃ�قLj����Ȃ鎞������B�܂�����܂ʼnƑ��ƕ��ʂɘb���Ă����l���A���̏u�Ԃɂ͉Ƒ����킩��Ȃ��Ȃ����肷��B �A���c�n�C�}�[�̂悤�ȔF�m��Q�y�уp�[�L���\���a�̂悤�ȉ^����Q�i�葫�̐k���A�̂̌ł��A�����݂̓��A���s��Q�Ȃǁj�̗������Ǐ�Ƃ��Č����B�L����Q�ɉ����āA�����i�K���������i���݂��Ȃ��l�⓮���Ȃǂ����肠��ƌ�����j�������i���ɗ����Ă���S�~��l�⓮���A���ȂǂɌ��܂������j�A�ϑz�i���ɖS���Ȃ��Ă���Ƒ����u�Ƃ̒��ɂ���v�ƌ����j���N�����₷���B �f�f������悤�ŁA�A���c�n�C�}�[�E�p�[�L���\���E���a�Ȃǂƌ�f����₷�����A�ɉߏ�ɔ����������������A�A���c�n�C�}�[��p�[�L���\���̎��Ö��ʏ�ʂœ��^����Ƌt�ɏǏ�̈����������B�����i�K�Ő������f�f�����Ă��炢�K�Ȏ��Â����邱�ƂŐi�s��x�点�Ǐ�����P������ʂ����҂ł���B�K�Ȏ��Â����Ȃ��ꍇ�A�Ǐ�͑����������A�A���c�n�C�}�[�ɔ�ׂ�10�{�̑����ŐQ������ɂȂ�Ƃ�����B���r�[���̕a�ɂ�镨�Y��̓A�Z�`���R�����iAcetylcholine�j�̒ቺ���֗^���Ă��邽�߁A����������鎡�Â��s���悤���B�L���Ȋ����������B�j���䗦�͂Q�F�P�Œj���ɑ����B (d) �s�b�N�a�i�O���t�E�����t�^�F�m�ǁAPick's Disease�j ���������40�`60�Α�ɑ�����N���F�m�ǂ̈��ŁA���x�Ȕ��f�⒍�ӂ��W�������铭����S���]�̑O���t��A�L�������̂��鑤���t�ɂ����Ă̕��ʂ��ޏk���āA���i�̕ω��◝��s�\�ȍs��������Ƃ���]�ޏk�������B�_�o�זE���Ƀs�b�N���iArnold Pick�����������j�������̂��s�b�N�a�Ƃ����B�]���Ƀ^�E�`�����iTau protein�j���ُ�~�ς���Ĕ��ǂ���̂ŁAPET�摜�������ɂ�葁�������⎡�Ö�̊J�����i�����҂����B �A���c�n�C�}�[�^�E�]���ǐ��E���r�[���̕a�Ɏ����ő����A�������l��F�m�ǂƂ����B�O���t�̈Ϗk����Ɏn�܂�ꍇ�́A�l�i�ω��i���l�̋C�����ɔz���ł��Ȃ��A�Љ�̃��[������낤�Ƃ��Ȃ��j�A�Љ�I��E�s�ׁi���Љ�I�s���A����s�\�Ȉُ�s���j�A�ؑ��Ǐ�i�Ӗ����Ȃ��������e�̌��t���J��Ԃ����蓯���s�����J��Ԃ��j�Ȃǂ��ڗ����A�����t�̈Ϗk����Ɏn�܂�ꍇ�́A�����Q��L����Q�Ȃǂ��ڗ��B �O���t�͐l�Ԃ��l�ԂƂ��Đ����邽�߂ɍł��d�v�ȕ��ʂƂ���邪�A���̌����ɂ�蔻�f�͂������A�}���������Ȃ���ԂɂȂ����肷��B�O���t�̌����������N�����l�i�ω��ɂ́A�Ⴆ�A�^�ʖڂō��܂ňꐶ�����d�������Ă����l���A���鎞�ˑR������������Ƃ��A�X�R�b�v��U�肩�����Đl��ǂ�������ȂǎЉ�I���E�\�͍������N�����ȂǂƂ������Ƃ�����B PET�Ȃǂ̍Ő�[�摜�f�f���s��Ȃ���ΐ������f�f�ł����t�͏��Ȃ��悤���B�]�����������ɂ���h�{�⋋��K�Ȏ��Âɂ���Đi�s��x�点�邱�Ƃ͂ł���Ƃ������A����I�Ȏ��Ö@�͂Ȃ��炵���B��삪��ԓ���F�m�ǂƂ����A���肷�̓m�̂悤�Ȑ��{�݂ɗ���̂���Ԍ��ʓI���B�j���Ƃ��قړ����m���Ŝ늳���A���a����2�|8�N���炢�Ő��サ���S���邱�Ƃ������Ƃ����B (e) ���������툳�������iINPH��Idiopathic Normal Pressure Hydrocephalus�j �����̊��Ґ�6-8���l�Ƃ�����B���莾���Ɏw�肳��Ă����a����������p�Ŏ��Âł���悤�ɂȂ����B���������o���A�����O�����������Ƃ��鑱�������툳�����ǂƂ͈قȂ�A�����s���̓��������툳�����ǂł͔]�����g�債�A�]���Ȕ]�Ґ��t�����X�ɂ��܂��Ă����a�C�ŁA���s��Q�E�F�m�ǁE�A���ւ��O�咥��Ƃ���B�����̏Ǐ�3�`4�����̂����Ɉ����Ȃ�A���u����ƐQ������ɂȂ�B CT�AMRI�Ȃǂɂ��f�w�摜�f�f�Ŕ]���̊g�傪�m�F�ł��A�X�ɔ]�Ґ��t�z��Q�̌����ɂ����������툳�����ǂƔ��肳���ƁA�]�_�o�O�ȂŔ]�Ґ��t�̗�����悭���邽�߂̃o�C�p�X��p�i���t�V�����g�p�j���s���B80%�ȏ�̊m���Ő��툳�����ǂ͎���A�F�m�ǂȂǂ̏Ǐ���Ȃ��Ȃ�B�]���̃o�C�p�X��p�͓��W���ɏ����Ȍ��������Ĕ]���J�e�[�e����}������������������ŋ߂͓����̊O�Ȏ�p�����Ȃ����Ł|���o�V�����g�p�Ƃ������S�̏��Ȃ���p���@���J������Ă��܂��B (��) �p�[�L���\���a�iParkinson's disease�j �h�[�p�~���j���[�������ɒ[�Ɏ��ŁE�������ăh�[�p�~���̐��Y�����Ȃ��Ȃ�˔����_�o�ϐ������ŁA�^���Ǐ�Ɣ�^���Ǐ����B�^���Ǐ�Ƃ��Ă͎葫�̂ӂ邦�A�ŏk�i�ؓ��̂����j�A�����i�������R�����Ȃ�j�A�o�����X�̈����Ȃǂ�����B��^���Ǐ�Ƃ��Ė��\��T�^�I�����A��40���̊����ŔF�m�ǂ���������Ƃ����B�h�[�p�~���j���[�����̌����͉���ɂ�邽�߁A����ɂȂ�ΒN�ł��p�[�L���\���a�ɂȂ�\���͂���B�K���ɂ��ċߔN�̎��Â̐i�����������A��ʂɂ͓V����S���ł���a�C�Ƃ����B���`���B 50-65�˂Ŕ��ǁA�������Ґ���15-20���l�B�h�[�p�~�����[����uL -�h�[�p�v�A�h�[�p�~���̓�����₤�u�h�[�p�~���A�S�j�X�g���܁v�̂ق��A�ŋ߁A�A�f�m�V���̓�����}�����A���������h�[�p�~���Ƃ̃o�����X�������ĉ^���@�\�����P������u�C�X�g���f�t�B����(istradefylline)�v�i���a���y�L�������i���u�m�E���A�X�g�v�j�p����Ƃ����ʂ�����Ɣ��\���ꂽ�B�i2013�N5�������j (��) �N���C�c�t�F���g�E���R�v�a�iCreutzfeld Yakob disease�j �ُ퉻�����`�����v���I���i���������q�j���]���ɐN�����A�]�g�D�ɊC�ȏ�̋�o�������Ĕ]�@�\��Q�������N���������������ŁA�����㒷���������Ԃ��o�Ĕ��a����B��ʓI�ɂ͏��V���ɔ��a���A���a��������^����Ⴡi���s��Q�j��F�m�Ǐ�A���͏�Q�Ȃǂ�����A�������ȓ��ɔF�m�Ǐ}���ɐi�s����B���a���甼�N�ȓ��Ɏ����^���͂قƂ�ǂȂ��Ȃ�A�ŏI�I�ɂ͖�����������ԁi�Q������j�Ɋׂ��āA1�`2�N�ȓ��ɑS�g����A�A����ԁA���Ɏ��邱�Ƃ������B�����a�iBSE�j�Ɋ����������̓���H�ׂ��l���ٕό^�N���C�c�t�F���g�E���R�v�a�ɂȂ����Ǘ���m���Ă���B���̕a�C�̎��Ö@�͂܂��Ȃ��������B Person-centered care�Ƃ����āA���̐l�𒆐S�Ƃ����P�A��S������̂���{�ł��B�F�m�ǂ̐l�̌`�����Ă��鐢�E�𗝉����A���̐l�̐��E�ƌ����Ƃ̃M���b�v�����������Ȃ��悤�ɐS�����܂��傤�B�����ĔF�m�Lj��������Ȃ����Ƃł��B�v���҂̎����S�E�v���C�h��������悤�Ȃ��Ƃ͌����Ă��Ă͂����܂���B�����S�������Ă��܂��ƍU���I�ɂȂ���������I�ɂȂ�������Ǐ��������肵�܂��B�܂��͗D�����A�������C�����Ŗ{�l�̌��������Ă����邱�Ƃł��B �{�l�̌����������Ƃ͔����Ă��邩��Ƥ���ҥ�T�|�[�^�[����ق���̂ͤ�{�l���������Ƃ��Ă���ӗ~�����킹�{�l����藎�_�����邱�ƂɂȂ�̂ŗv���ӂł���F�m�ǂ̐l�͔]�̉�]���x���Ȃ��Ă���̂ŁA������Ƒ҂��Ă����邩�菕�������Ă����邱�ƂŌ��t���o�Ă���ꍇ������܂�����҂͊��Җ{�l�̎v���������o�����Ƃ��厖�Ť�{�l�̔�������ӗ~����藧�ĂĂ����邱�Ƃ��̗v�ł������v���u��Y����A�u�T�|�[�^�[�v���u�P�A�p�[�g�i�[�v�Ɨ������܂��傤�B �L���́E���f�͂��ቺ���Ă��܂�����A���s�����Ă��A����́A�����ے肹���A�����悤�ɂ��܂��傤�B�q���ɂ͂������K�v�ł����A�����𐋂����l�Ԃ��]�̎����ɂ���āA�\�͂���V�I�ɒቺ�����Ƃ���ŁA���܂Œ��N�����Ă����E�l�i�͕ۂ���Ă���̂ł�����A�F�m�Ǎ���҂Ɂu�����v�͖��Ӗ��ł��B�ނ�͂���Ӗ��ł͋��\�̐��E�Ő����Ă���A�����⊴���Ŕ��f���邽�ߗ����⑹�����ʗp���Ȃ����Ƃ�����܂��B�ł��邱�ƁA�c���Ă���@�\���ɂ��A���Ƃ��������A�[�����Ă�����āA���̋C�ɂ����Ȃ���P�����āA�ێ��E�����}��K�v������܂��B���ǁA�l���̑��y�ɑ��āA��X�͌h�ӂ������Đڂ��ׂ��Ȃ̂ł��B ���ނ̎g�p���X���[�X�ɍs���Ȃ��ꍇ�͒n���x���Z���^�[�ȂǂŁu�I���c�t�B�b�^�[�v���Љ�Ă��炤�Ɗ��Ƃ��܂��s�����Ƃ�����܂��B��ނ�T�C�Y�������Ă��Ȃ��Ƃ�����肾���łȂ��A��Â�Z���A�K�ȕ����p��� �ǁA���L�����_����A�Ǐ�̔c����������œK�ȃA�h�o�C�X��m���Ă��Ă���܂��B ��l�����ʼn��������w�����Ċ撣��K�v�͂Ȃ��A�݂�Ȃŏ��������āA���܂�撣��Ȃ����������ق��������ł��傤�B�͎d�����w���p�[����ɂ��肢����Ƃ��A�f�C�T�[�r�X��L���ɗ��p����Ȃǂ��Ė��������Ȃ����Ƃ��������̂��ł��B�f�C�T�[�r�X��������l�ɑ��ẮA���C�Œ����������������猒�N�Ȑ����ɖ𗧂��A�a�C�̐i�s���x�点�邩��Ƃ������肷���߂邱�Ƃł��B�ߏ��ɒm����̂�����������C�łȂ��Ƃ����ꍇ�͒ʏ��}�[�N�Ȃ��̕��ʎԂő��}���Ă��ꂽ������܂��B�A���A�������������Ă͂����܂���B�Ǝ��Ȃǂ��撣�炸�ł��邾���蔲�����āA��앉�S�����y�����A�����Ԃ��x����y���݂ɂ��āA�C�͂�{���Ƃ����ł��傤�B��������Ƒ��͌����Ǝ����̐����Ƃœ�d�̃X�g���X���Ă���̂ŁA��삩��������鎞�Ԃ��m�ۂ���̂��K�v�ł��B���Ŕ�ꂽ���ƂƂ������̋C������b���F�B��T�[�N�����Ԃ̂悤�ȁA������������������u�S�̂��ߏ��v������Ώ��������ĉ�삪����������̂ł��B ���t�L���V�l�z�[���͓����ꎞ���̂ق����z20���`30���~���炢������Ƃ݂Ă����K�v������܂��B �\�h�F�m�ǑΉ��f�C�T�[�r�X �� �F�m�ǂł���v�x���҂����\�h��ړI�Ƃ��ĘV�l�f�C�T�[�r�X�Z���^�[���ɒʂ킹��삻�̑��̓��퐶����̎x����@�\�P�����s���T�[�r�X �F�m�ǑΉ��f�C�T�[�r�X �� �F�m�ǂł���v���҂�V�l�f�C�T�[�r�X�Z���^�[���ɒʂ킹��삻�̑��̓��퐶����K�v�Ȑ��b��@�\�P�����s���T�[�r�X �ڎw���ׂ��͑����f�f�E���������E�������ÁB�{�l���܂��搶�̔�����a�C�̂��Ƃɑ��Đ���Ȕ��f���ł���Ԃɐf�f����̂����z�I�ł�����p�����₷���������Ă�����Ĕ[���ł���悤�łȂ���ΐ��������Â����Ȃ��B�悭�����f���v���ӂ��B�ŏ��A�_�o���ȁE���_���ȂŎ�f������ʂͤ�u�ُ�Ȃ��v�ƌ���ꂽ�l���A���N��ʂ̕a�@��MRI�E��f�E���t�������Ĥ�A���c�n�C�}�[�a�Ɛf�f���ꂽ�Ƃ��A�ŏ��̕a�@�ł��a�Ɛf�f����A���N��ɕʂ̕a�@�ŃA���c�n�C�}�[�a�Ɛf�f���ꂽ�Ƃ�����������B��f�����Ƃ��̊Ԃ̎��ԓI�E���K�I���ʂ����ɑ������肩�A�����Ȃ���𓊗^����A����p�ŗ]�v�g�̂��B�{�l��Ƒ����f�f���ʂɔ[���ł��Ȃ��ꍇ�́A�Z�J���h��T�[�h�I�s�j�I����Njy���čs���ׂ��ł���匴���ͤ���҂��{�l�ł���A��l�ł��邱�Ƃ�Y��Ȃ����Ƃł��傤�B �u�F�m�ǂ̐l�ɂ͊w�K�\�͂��Ȃ��v�ƌ��߂���̂͊ԈႢ�ł��B�w�K�ɒ��킷�鍪�C��C�͂�����������̂͐��Ղ������Ƃł͂Ȃ����A�܂��͓��퐶���ɂ����Ď����̌����_�ł̔\�͈ȉ��̃��x���̖��ɑ��Ď��g�ނ悤�ɂ��ď��X���M������B���ꂩ�珙�X�ɔ\�͈ȏ�̍������ɑ��Ď��g�ގ��݂�����Ƃ悢�B�o���҂̘b�ɂ��A���̍ہA�n�[�h���̍�����1/5���x�ɂ��A���T�i�K�̊K�i��̍⓹��ݒ肵�āA���̈�i��i�Ɏ��g�ނ悤�ɂ���B�ȑO�͂ł����̂ɂȂ��Ɖ������邵���d�����Ȃ����A���������a�C�Ȃ̂�����Ɣ[�����A�p�����邱�Ƃł����1/5�̃n�[�h�����N���A�ł���Ζׂ�����Ǝv���B ���Ƃ͉��Ƃ����Ďc��̂S�̃n�[�h������i���N���A���邱�Ƃɒ��킷��B��������ςȓw�͂����A���̐l�̏�������Ă���5/5�S�Ẵn�[�h�������z���邱�Ƃ��ł����Ƃ����B�������邱�Ƃɂ�莩���̒B�����������A�V���ȃ`�������W���_�ɂȂ���Ƃ����܂��B��ԓ���͍̂��C��C�͂����������邱�Ƃł����A���ꂪ�ł���ΐ��������̂�����퐶���������悤�ł��B�v�Z�h������U���W���M���O�Ȃǂ�����̂����ʓI�ł����A�C�̍��������Ԃƒj�����������ňꏏ�ɍ��Ȃǂł��]���h�����ĔF�m�ǂ̐i�s��h�~���܂��B �F�m�ǂ̐l��������ӗ~�������Ƃ��ł���͎̂����̋��ꏊ�����邱�ƁA���������̏�ɂ��Ă����ƔF���ł���ꏊ�����邱�ƁA����͎���̐l�Ɏ����̑��݂�F�߂Ă��炤���Ƃł�����܂��B�F�m�ǂɂȂ�ƁA�����킩��Ȃ��Ȃ�̂ł͂Ȃ��A��{���y�Ȃǂ̊���͎c���Ă��܂��B�F�m�ǂ͔]���a�I�ɕω����邱�ƂŋL��������A�F��������A�����𗝉��E���f�����肷��Ȃǂ̒m�I�@�\���ቺ����u�̂̕a�C�v�ł����āA�u�S�̕a�C�v�ł͂���܂���B�L���A�F�m�A�����E���f����m�I�\�͂͊m���ɒቺ���܂����A����₻�̐l�炵���͕ς�炸�Ɏc��܂��B�u�ǂ�������������Ⴕ�Ȃ����낤�v�I�Ȑڂ����������ƁA���S�u�������V����M�������āv�Ɗ�������̂ł��B����҂Ȃ�u�s�����ȑԓx�͂�߂Ȃ����v�ƌ��t�ŕ\���ł��܂����A���ꂪ�ł��Ȃ����߂ɁA�\����\�͂Ƃ������s���ɕ\���̂ł��B �F�m�ǂ̖{�l�͎��͂ɖ��f�������Ă��邱�ƁA���������ǂ������Ă��邩���������芴������Ă��܂��B�̂̂悤�Ɏ��R�Ɏv����\���ł��Ȃ����ǂ���������ԋ��������Ă��܂��B�܂܂ɂȂ�Ȃ������̑̂ɂ��ǂ������������Ă��邩�炱���A����̐l�Ƃ̋�������ۂ]�T���Ȃ��Ȃ�A�����ɕs���Ȃ��Ƃ͔F�߂�����Ȃ����i�i�u���ȗL���̖@���v�Ƃ����j���O�ʂɏo�Ă��܂��悤�ł��B���͂̐l���F�m�ǂɑ��鐳�����m���������Đڂ��Ă����A�ނ炩�猳�C��������Ė{�l�̏Ǐ�̐i�s��h�~���邱�Ƃɂ��Ȃ�̂ł��B ��G�c�Ȑ��v�̂悤�ł����A�F�m�NJ��҂̉^�]�Ƌ��ۗL�Ґ��͍�����30���l�ȏ�Ƃ���Ă��܂��B�F�m�ǂɂ�莩���Ԃ�K�����S�ɉ^�]�ł��Ȃ��Ɣ��f�����l�͂��悻���̂悤�ȍs������邱�Ƃ������Ƃ����Ă��܂��B (a) �s�����Y���A���q�E�s���s���ɂȂ� (b) �Ԍɓ���E�o�b�N���ŎԂ������� (c) �Ԋԋ������Ƃ�Ȃ��A�킫���^�]������ (d) �M������ (e) �^�]����߂����Ǝ��̂�Y��ĉ^�]���� �F�m�Ǎ���҂ɂ�鎖�̗��͓��N��̌���҂ɔ�r���ĂR-�S�{�����Ƃ������v������悤�ɁA���̊댯���͑啝�ɑ������܂��B���H��ʖ@��90��1����̓y�ё�103��1����̓ɋK�肳���u�F�m�ǁv�Ƃ͉��ی��@��8��16���̒�`���g���A�w�]���ǎ����A�A���c�n�C�}�[�a���̑��̗v���Ɋ�Â��]�̊펿�I�ȕω��i�g�D��זE���A���̌`�Ԃɖ߂�Ȃ��j�ɂ����퐶���Ɏx�Ⴊ��������x�ɂ܂ŋL���@�\�y�т��̑��̔F�m�@�\���ቺ������ԁx���w���܂��B�F�m�ǂ̖{�l�͕a�C�̎��o���Ȃ��F�m�ǂƔF�m���Ă��Ȃ��̂ŁA��ʎ��̂̊댯�����F�����Ă��܂���B�]���A���N�㌩�E�ۍ��R���J�n����ɊW�Ȃ��A�F�m�ǂł���Ɣ����������ɂ́A��ʂ̈��S�̂��ߖƋ��͎�����ƂȂ邩�A��~����邱�ƂɂȂ�܂��B�i�^�]�҂��F�m�ǂŁA���錩���݂��Ȃ��ꍇ�ɉ^�]�Ƌ����������A�^�]�҂��F�m�ǂł����Ă��A�U�����ȓ��ɔF�m�ǂ�����錩���݂�����ꍇ�ɂ́A���F�߂���܂ł̊ԁA�Ƌ��̌��͂���~�����j�^�]�p�����\���ǂ����ɂ��āA���ׂ�K�v������ꍇ�ɂ́A�߂��̉^�]�Ƌ��Z���^�[�ɂ����āA�K�v�Ȍ������邱�Ƃ��ł��܂��B �F�{��w��w�@�����r�c�w���i�F�m�Lj�Â̐��Ɓj�ɂ�鍂��h���C�o�[�̃`�F�b�N���X�g���V���Ō��\����Ă���B�Ƒ������悵�Ē���I�ɉ^�]�s�����ώ@���A���̈�ł��J��Ԃ��悤�Ȃ�v���ӂƂȂ邻�����B (a) �Z���^�[���C�����z���� (b) �H���тɏ��グ�� (c) �Ԍɓ���Ɏ��s���� (d) �ӂ���ʂ�Ȃ����ɏo��Ƌ}�ɖ��� (e) �ӂ���ʂ�Ȃ����ɏo��ƃp�j�b�N��ԂɂȂ� (f) �Ԋԋ������Z���Ȃ� ���H��ʖ@��A�F�m�ǂ̐l�́A�����Ԃ̈��S�ȉ^�]�Ɏx����y�ڂ����ꂪ����a�C�ɂ������Ă��邱�ƂƂȂ�A�����ɍ��i���Ă��Ƌ��̋��ۂ◯�ۂƂȂ�A���ɖƋ����擾���Ă���ꍇ�ł���������~�ɂȂ�܂��B��҂ɔF�m�ǂƐf�f���ꂽ�l�݂̂Ȃ炸�F�m�ǂ̋^��������Ƃ����l�̉^�]�Ƌ����A���l�Ⴕ���͉Ƒ����̐\���ɂ��K�����������{������f�f�����o���Ă��炢�A��������͌o�߂��݂邽�߂ɒ�~�����ɂȂ邱�Ƃ�����܂��B �܂��F�m�ǂƂ͖��W�ɁA�^�]�Ƌ��̍X�V������75�Έȏ�̍���^�]�҂ɑ��ẮA�F�m�@�\�����i����҂��ْ���������Ȃ��悤�u�u�K�\�������v�ƒʏ̂���j���s�����Ƃ��`���Â����܂����B�u�K�\�������́A��Ì���ł��̗p����Ă���e�X�g�ňȉ��̍��ڂɂ��Č������܂��B
���ʂ͓Ǝ��̌v�Z���ō̓_���A��u�҂��O���ނɕ�����B
�A���A�����ɂ͉^�]�댯�ȍ���h���C�o�[�ł��Ƌ��X�V�ɐ������Ă���Ƃ������������A�u�K�\�����������Ŗ��͉������Ă��܂���B�L���́E���f�͂��ቺ���Ă��鍂��^�]�҂��ǂ����Ă��^�]����߂Ȃ��ꍇ�́A�Ƒ������x�@�Ɉ�t�̐f�f�����o���邱�ƂŖƋ���������Ă��炤�̂������ł��傤�B (A) �A���c�n�C�}�[�a �ꏊ�̌�������Q����A�^�]���ɓ��ɖ�������A�ǂ��֍s�����Ƃ��Ă����̂��ړI�n��Y��ăp�j�b�N�ɂȂ�B ����ԔF�m�̏�Q�E���o�F�m��Q���ڗ��悤�ɂȂ�ƁA�Z���^�[���C������͂ݏo���đ��s����댯������������A���Ԃ╝������ɂȂ����肷��B�Ԍɓ��ꎞ�ɎԂ��C�铙�̎������̂������Ȃ�B (B) ���ǐ��F�m�� �ꏊ�̗������ł��Ȃ����Ƃ�����B �^�]���{�[���Ƃ��Ē��ӎU���ɂȂ邱�Ƃ�����B �n���h���E�u���[�L�̉^�]���삪�x���Ȃ�B �W���͂��ቺ���h���ɑ��锽�����Ԃ��x���Ȃ�����A�����̋�Ԃɒ��ӂ������ɂ����Ȃ�����A�葫�̖�Ⴢ��c�����肵�Ă���ꍇ�ɂ́A�F�m�ǂ͂����y�ǂł������ԉ^�]���댯�ɂȂ�B �A���A�K�ȃ��n�r���ƃ��X�N�t�@�N�^�[�Ǘ�����������Ƃł��Ă���A�F�m�@�\��Q�͐i�s���ɂ������߁A�K�������^�]���~��v���Ȃ��P�[�X������B (C) ���r�[���̌^�F�m�� �����̊댯�Ƌ��ɁA�p�[�L���\���nj�ɂ��̂̓������x���Ȃ邱�Ƃ���A�^�]���댯�ɂȂ�\���������B (D) �s�b�N�a�i�O�������t�ϐ��ǁj �ꏊ�͗������Ă��邪�A�킪�����s���^�C�v�ʼn^�]���̂킫���������A�Ԋԋ������Z���Ȃ�B �����ԉ^�]�Z�p���̂��͕̂ۂ���Ă��Ă��A��ʃ��[�������i�M�������A���H�W�������j�����ɑ����A���̂��߂ɏd��Ȏ��̂��N�����댯������B �E�}����w�i�Ƃ����댯�ȉ^�]�����ɂȂ�B ���F�m�Ǎ���Ґ��̍ŐV���v�l 2012�N8���A���J�Ȃ͗v���F��̃f�[�^����ɁA�F�m�Ǎ���Ґ��̍ŐV���v�l�\�����B���퐶���Ɏx�Ⴊ������x�̔F�m�NJ��Ґ��́A2012�N����305���l�i65�ˈȏ�l���̖�P���j�A2015�N��345���l�A2020�N��410���l�Ɨ\�z�����B 2013�N6���A���J�Ȃ͒��c�}�g��w�������\�҂Ƃ��錤���ǂɂ����ۂ̖ʐڂ⒮����蒲���A��t�̐f�f���ɂ��f�[�^���͂����2012�N�����_�̔F�m�Ǎ���Ґ��̍ŐV���v�l��462���l�ɏ���C�������B�i305���l��462���l�̍��́A���ی����g���Ă��Ȃ��F�m�Ǎ���Ґ��Ɛ��v�����j ����25�N6���A���J�Ȃ́A2012�N�����_�̔F�m�Ǎ���Ґ��̍ŐV���v�l��462���l�Ɣ��\�������A�����ɔF�m�Ǘ\���R�̍���Ґ��i�y�x�F�m��Q�ҁ�MCI�j��400���l�ƌ��\�����B
�F�m�ǂɂȂ��Ă��Ȃ��l�̒��ł��A�A���c�n�C�}�[�a�ɂȂ�댯���̂����Ԃ��y�x�F�m��Q�iMCI�j�Ƃ����BMCI�͔F�m��Q�̒��x���y�x�ł���̂ŁA��ʓI�ȔF�m�@�\�͂قڐ���ɓ����A���퐶�������ʂɂł���B�������ق��Ă����ƁA�A���c�n�C�}�[�a�Ɋׂ��Ă��܂��\���������̂ŁA�H������K�������P���邱�Ƃɂ��A�A���c�n�C�}�[���Ǘ���������K�v������i�H������K���̉��P�ɂ��A���Ǘ��������邱�Ƃ��ł���Ƃ����������ʂ�����Ă���j�B �A���c�n�C�}�[�^�F�m�ǂ̏����̍��́A���Y�ꂾ�����ڂ����A���ʂɐ������ł��鎞��������B�V���ɂ��m�I�\�͂̒ቺ�����Ȃ̂��A�y�x�F�m��Q�iMCI�j�Ȃ̂��A���f�̊�Ƃ��āA����5���S�����Ă͂܂��MCI�ƍl���Ă悢�B���̏ꍇ�́A���}�ɕa�@�Ō������AMCI�̑��������A�i�s�\�h�̎��Â���K�v������B2021�N6���A�č��H�i����(FDA)���F�����A�G�[�U�C�i���j�ƕč�Biogen�����J����Aduhelm�i�A�f���J�k�}�u�j�́AMCI���m���Ɏ��Âł�����҂̐V�B
�h�C�c�̐S���w��Herman Ebbinghaus���팱�҂ɖ��Ӗ��ȉ��߂��ËL�����Ĉ�莞�ԁE���Ԍo�ߌ�̋L���ׂ������f�[�^�B 20����ɂ́A42%��Y�p���A58%���o���Ă����B 1���Ԍ�ɂ́A56%��Y�p���A44%���o���Ă����B 1����ɂ́A74%��Y�p���A26%���o���Ă����B 1�T�Ԍ�ɂ́A77%��Y�p���A23%���o���Ă����B 1������A�ɂ�79%��Y�p���A21%���o���Ă����B�i���K�������A�����ËL����������������A�P������ɂ͂W����Y��Ă���j 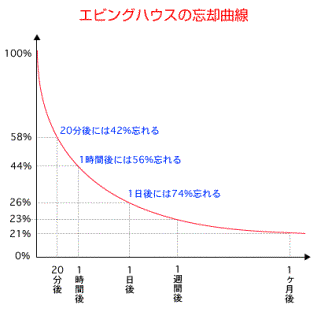 ���̎������ʂɂ��A������莞�Ԍ�ɍĊw�K���d�˂�ƁA�L�����玸����L���ʂ͑啝�Ɍ��炷���Ƃ��ł���Ƃ������ƂɂȂ�B�P�x�o�������͍̂ŏ���24���Ԃ����z����A�P�������5%���炢�����Y�p���Ȃ��B�L���͂Ƃ͌��ǂ͏���24���Ԃ̔����̖��B�����w�Z�ŏK�������ƂK���Ȃ���Η����ɂ�74%��Y��Ă��܂��Ă���͕̂W�����B ���K�����邱�ƂŋL���ʂ�啝�ɑ��₷���Ƃ��ł���B���K�������قNJo���Ă����B���K�̃^�C�~���O�ɂ��ẮA1��ڂ̕��K�i�Y�p��h�����߂̍�Ɓ��L���ێ���Ɓj������̂͊o���Ă��琔���Ԉȓ������ʓI���B�Ȃ��Ȃ�A1���o�����ŋL���������Ƃ�74%��Y��Ă��܂�����B2��ڈȍ~�̕��K�́u1����A1�T�Ԍ�A1������v���悢�B���K�������قǖY��Ă����X�s�[�h�������Ă����B �����āA���K����ۂ̘J�͂��ŏ����ɂ���ɂ͑����ɕ��K���������悢�̂ŁA���̂悤�Ȏ��ԓI�Ԋu�ɂȂ�B������v���闝�_�ËL�E�_�_�ËL�����l�ŁA�ËL���Ă͖Y��āA�܂��ËL���Ă͖Y��āA�Ƃ���������Ƃ��J��Ԃ����Ƃɂ���āA�Z���L�����L���ւƋ߂Â��邱�Ƃ��ł���Ƃ����Ă���B����o�������̂�1/4���������v���o���Ȃ��Ă��W���ł��茈���ĔF�m�ǂ̂Ȃ肩���ł͂���܂���B����o�������Ǝ��̂�Y��Ă��܂��l�͔F�m�ǂ̋^��������ł��傤�B �@�@�@�@���N�㌩���x�^ �@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@ |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||